
首の痛み(頚部痛)は多くの人が経験する症状であり、生活の質に大きく影響します。世界的には成人の約70%が一生に一度は首の痛みを経験し、毎年10~20%の人が首の痛みに悩まされているとの報告があります。日本でも首・肩のこりや痛みは非常に一般的で、厚生労働省の調査では女性の自覚症状第1位、男性でも第2位が肩こり(首の痛みを含む)でした。首の痛みは世界で障害をもたらす原因の第4位にも挙げられており、放置すると慢性化して日常生活や仕事に支障をきたすことがあります。本ガイドでは、首の痛みの原因や病態、生じやすい疾患、診断や治療の最新知見、予防策やセルフケアまで、国内外の最新ガイドラインや臨床データに基づき包括的に解説します。適切な情報をもとに、正しい対処と予防を心がけましょう。
首の痛みの主な原因と考えられる疾患
首の痛みは様々な原因で起こり、その背後にはいくつかの代表的な疾患や状態が存在します。大きく分けると、筋肉や靭帯の問題、頚椎(首の骨)や椎間板の変性、神経の圧迫、姿勢の崩れ、外傷、さらには感染症や腫瘍など多岐にわたります。以下に主な原因と関連疾患を解説します。
- 筋緊張・筋筋膜性の痛み: 長時間の不良姿勢やデスクワーク、スマートフォンの使用により首や肩周囲の筋肉が凝り固まると、血行不良や炎症を起こして痛みを生じます。いわゆる「肩こり」「首こり」の多くは筋肉の疲労・緊張が原因です。ストレスも筋緊張を高め、痛みを悪化させる要因になります。
- 頚椎症(変形性頚椎症): 加齢や長年の負荷により頚椎の骨や椎間板が変性し、骨棘(とげ)形成や椎間板の狭小化が起こった状態です。軽度では首の痛みや可動域の制限のみですが、神経根や脊髄が圧迫されると腕のしびれや筋力低下、巧緻運動障害など神経症状が現れます。一般に40歳以降で増加し、高齢者では20%近くが頚椎症による首の痛みを経験し、そのうち約5%は日常生活に支障を来すほど重症とされています。
- 頚椎椎間板ヘルニア: 椎間板の髄核が後方に飛び出し、神経根(場合によっては脊髄)を圧迫する疾患です。比較的若年~中年に多く、突然の首・肩・腕の激痛やしびれで発症することがあります。神経根の圧迫(頚椎症性神経根症)では片側の腕や手指に放散痛やしびれ・筋力低下が起こり、酷い場合は痛みで腕を上げられなくなることもあります。大きなヘルニアで脊髄まで圧迫すると頚椎症性脊髄症となり、手足のしびれ・脱力、歩行障害や巧緻運動障害、膀胱直腸障害など重篤な症状が出現します。
- ストレートネック(軍人姿勢・スマホ首): 本来、頚椎は前方にゆるやかなカーブ(前弯)を描いて頭の重さを支えています。しかし長時間のスマホ操作やPC作業で頭を前に突き出した姿勢が続くと、この生理的弯曲が失われて首の骨が真っ直ぐになってしまいます。これを「ストレートネック」と呼び、最近ではスマホ首とも俗称されます。ストレートネックでは頭が前方にある分、首・肩の筋肉に過剰な負担がかかり、慢性的な首の痛みや肩こり、緊張型頭痛の原因になります。また頚椎への衝撃吸収が低下するためヘルニアなどのリスクも高まると考えられています。ただしX線で弯曲消失が見られても症状がない人も2割程度おり、ストレートネックそのものが痛みの直接原因か、それとも結果として起こるのかは議論が続いています。この状態は若年層にも増えており、長時間のうつむき姿勢には注意が必要です。
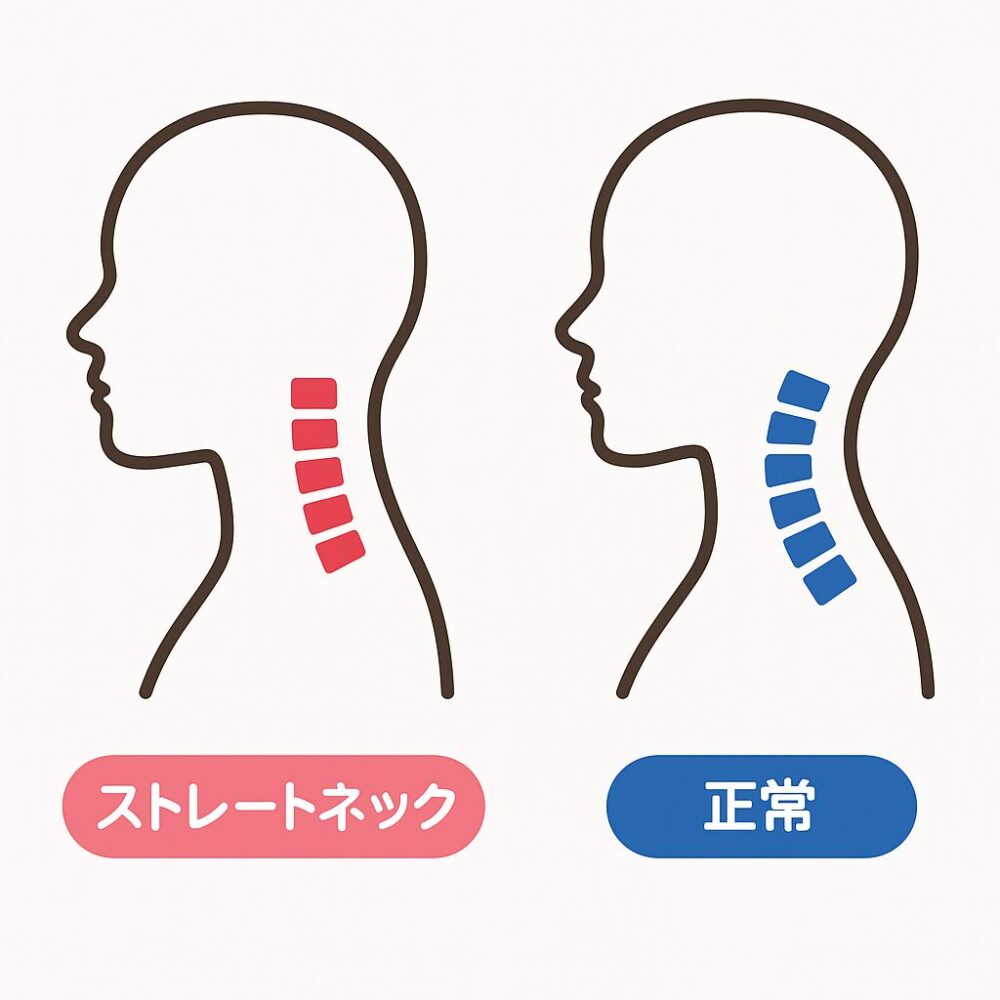
ストレートネックのイメージ:頚椎の生理的な前弯が失われ、首の骨が真っ直ぐに並んだレントゲン像。こうした状態では頭部の重みを分散できず、筋肉や椎間板への負荷が増す。
- 外傷性の頚部痛(むち打ち症など): 交通事故などで首に急激な前後屈曲力が加わると、頚椎捻挫(いわゆるむち打ち症)を生じます。筋・靭帯の損傷により首の痛みや可動域制限、頭痛、めまいなど多彩な症状を呈します。通常数週間で改善しますが、時に症状が長引き慢性化する例もあります。また高所からの転落やスポーツ外傷で頚椎骨折・脱臼が起これば、激しい痛みと神経麻痺(四肢麻痺など)を来します。この場合は緊急手術を要する重篤な状態です。
- その他の原因: リウマチなどの炎症性疾患が頚椎に及ぶと頚椎のズレや環軸椎亜脱臼を引き起こし、痛みや神経症状が現れます。また、頻度は高くありませんが感染症(化膿性脊椎炎、結核など)や腫瘍(転移性骨腫瘍など)が首の痛みの原因となることもあります。これらは安静にしていても激痛が続き、発熱や体重減少など全身症状を伴うことが多く、早期発見と治療が重要です。
首の痛みの診断:セルフチェックと受診の目安
首に痛みや違和感を感じたとき、まずはどのような症状があるかセルフチェックし、必要に応じて医療機関を受診することが大切です。多くの首の痛み自体は筋肉のこりなどによる一過性のものが多いですが、中には速やかな治療が必要な重大な原因も潜んでいます。以下では、セルフチェックのポイントと受診すべきタイミング(受診基準)、医療機関で行われる主な検査について解説します。
セルフチェックのポイントと危険サイン
まずご自身で以下の点を確認してみましょう。
- 痛みの性状: 痛みが筋肉痛のような鈍痛か、神経痛のようにビリビリした痛みか、また動かすと悪化するか安静時にも痛むかを観察します。安静にしていても激痛が続く場合や、夜間痛が強い場合は注意が必要です。安静時痛は腫瘍や感染症などの可能性があり、いわゆるレッドフラッグ(要警戒症状)です。
- 放散痛やしびれ: 痛みが首から肩・腕に放散していないか、指先にしびれや感覚麻痺がないか確認します。片腕に痛みやしびれが広がる場合は神経根の圧迫が示唆されます。また手の巧緻運動障害(箸が使いにくい、ボタンが留めにくい等)や足のもつれ・歩行障害がある場合、脊髄の圧迫(脊髄症)が疑われます。
- 筋力低下: 腕や手に力が入りにくかったり、物を頻繁に落とすようなことがないかチェックします。左右差があれば要注意です。腕の特定の筋力低下は、圧迫されている神経根のレベルを示唆します。例えば握力低下や腕を横に挙げられない等は神経症状の可能性があります。
- 首の可動域と音: 首を前後左右に動かしたとき、可動域が極端に制限されていないか確認します。また動作時に「ゴキッ」「ボキボキ」という音がすることがありますが、痛みやしびれを伴わないポキポキ音自体は気にしすぎる必要はありません。関節を動かす際に生じる窒素ガスの気泡崩壊音と考えられており、生理的範囲であれば問題ないことがほとんどです。ただし無理に首を捻って音を鳴らす行為は推奨されません。過度なストレッチは椎骨動脈を傷つける恐れがあり、めまいや腕・脚のしびれを伴う場合は危険なサインです。そのような症状が出た場合は速やかに専門医を受診してください。
受診すべきタイミング(レッドフラッグ)
セルフチェックの結果、以下のようなレッドフラッグ(要受診の危険徴候)がある場合は、我慢せず早めに医療機関を受診しましょう。
- 神経症状がある: 上記のように腕や手にしびれ・麻痺、筋力低下がある場合、脊髄や神経根の圧迫が疑われます。特に歩行がふらつく、箸がうまく使えないなど脊髄症状が出ている場合は早急な対応が必要です。
- 激しい痛みや安静時痛: 安静にしても収まらない強い痛み、夜間眠れないほどの痛みが続くときは重大な原因の可能性があります。椎間板ヘルニアの急性期や感染・腫瘍性の痛みが考えられ、早めの検査が望まれます。
- 発熱や体重減少を伴う: 首の痛みに発熱、全身倦怠感、原因不明の体重減少などが合併する場合、感染症(髄膜炎、化膿性脊椎炎)や悪性腫瘍の可能性も念頭に置く必要があります。これらもできるだけ早く受診すべきサインです。
- 外傷後の痛み: 高所から落ちた、交通事故に遭ったなど首に大きな外傷力が加わった後に痛みがある場合は、骨折や脱臼の有無を確認するためすぐ医療機関で画像検査を受けるべきです。自己判断で動かすと神経損傷を悪化させる恐れがあります。
一般的に、「単なる肩こりかな?」と思うような症状でも、痛みが長引く(目安として1~2週間以上)場合や上記の危険徴候を少しでも認めた場合は早めに整形外科や脳神経外科を受診しましょう。実際、首の痛みを感じる人のうち医療機関を受診する人は5人に1人程度とのデータもあります。我慢しすぎず専門医の診断を仰ぐことが早期改善に繋がります。
医療機関での診断と検査
医療機関を受診すると、医師が詳細な問診と診察を行い、必要に応じて各種検査が行われます。診断の大まかな流れは次の通りです。
- 問診: いつから痛むか、痛みの部位と性質、きっかけとなる動作、しびれの有無、既往歴などを詳しく聞かれます。痛みの日内変動や、どの方向に動かすと痛いか、過去に交通事故歴があるか等も重要です。問診で多くの情報が得られるため、感じている症状はできるだけ正確に伝えましょう。
- 視診・触診: 首の姿勢や変形、可動域を観察します。触診で圧痛点(押して痛む箇所)や筋肉の張り具合を確認します。
- 神経学的検査: 腕や手の筋力テスト、感覚検査、反射検査を行います。例えば上腕二頭筋反射や橈骨反射、ホフマン反射やバビンスキー反射といった検査により、神経根レベルや脊髄の状態を評価します。反射の亢進や病的反射の出現は脊髄圧迫(頚髄症)のサインです。
- 整形外科的テスト: 首を後ろ斜めに倒して圧迫するスパーリングテスト(神経根症状の誘発試験)や、腕を挙上すると症状が和らぐネックハンギングテスト(神経根牽引テスト)などが行われることがあります。これらで神経の圧迫が疑われれば、次の画像検査の判断材料になります。
- 画像検査: 初期にはX線撮影(レントゲン)が一般的です。骨の配列や椎間板の高さ変化、骨棘の有無、彎曲の消失(ストレートネック)などが分かります。ただしX線では軟部組織は映らないため、神経症状が強い場合や原因が特定できない場合はMRI検査が行われます。MRIは椎間板ヘルニアや神経の圧迫状態、靭帯の肥厚(後縦靭帯骨化症など)まで詳しく描出でき、頚椎疾患の診断に非常に有用です。ガイドラインでも外傷がなく神経症状もない単なる慢性頚部痛では、初回画像検査は必ずしも必要なく、まず保存的経過を見るよう推奨されています。一方で神経脱落症状がある場合や外傷例では早期にMRI等を検討します。場合によってはCT検査が骨の詳細評価に使われることもあります。
- その他の検査: 症状によっては血液検査で炎症反応(感染症の疑い)やリウマチ因子の確認をします。神経根症状の原因鑑別に神経伝導検査(筋電図検査)が行われることもあります。ただし単純な首の痛みで末梢神経症状がなければ、電気診断は通常不要です。
これらの診察と検査結果を総合して、医師が首の痛みの原因疾患を診断します。診断名が確定すれば、それに応じた適切な治療方針が立てられます。
首の痛みに対する保存療法(手術以外の治療)
多くの首の痛みは、保存的(非手術的)な治療で改善します。実際、頚椎症や椎間板ヘルニアでも90%近くの患者は保存療法で症状が軽快するとの報告もあります。最新の国内外のガイドラインでも、重大な神経症状がなければまず保存療法を行い、それでも改善しない場合に手術を検討する流れが推奨されています。ここでは代表的な保存療法の種類とその適応について解説します。
薬物療法(内服・外用薬)
痛みが強い急性期には薬による症状緩和が有効です。一般的に以下のような薬剤が使われます。
- 消炎鎮痛剤(NSAIDs): ロキソプロフェンやイブプロフェン等の非ステロイド抗炎症薬は、痛みと炎症を抑える基本薬です。頚部痛の初期治療によく処方されます。胃腸障害など副作用に注意し、短期間の使用が望まれます。胃腸に不安がある場合や高齢者にはアセトアミノフェンも有効です。
- 筋弛緩薬: 筋肉の緊張を和らげるエペリゾン(ミオナール)等が肩こりや筋性の痛みに処方されます。急性期の筋スパズム(攣縮)による痛みを軽減します。
- ビタミンB12製剤: 末梢神経の修復を助けるメコバラミン(ビタミンB12)が、しびれ症状に対して用いられることがあります。
- 神経障害性疼痛治療薬: ヘルニアによる神経痛が強い場合、プレガバリンやデュロキセチンといった神経痛緩和薬が有効なことがあります。これらは神経の興奮を抑え、ビリビリする痛みやしびれを和らげます。
- ステロイド剤: 内服ステロイドは頚椎神経根症の激しい腕の痛みに対し、短期的に使用されることがあります。特に発症早期の激痛に対して有効との報告もありますが、糖尿病や感染に注意が必要です。医師が慎重に判断して処方します。
- 湿布・外用薬: ロキソニンテープ等の消炎鎮痛成分を含む湿布や、フェルビナク配合の外用ゲルなどは筋肉の痛みに一定の効果があります。温感タイプと冷感タイプがありますが、慢性のこりには温感、急性の炎症には冷感が向いています。
痛みが和らいできたら薬は減量・中止します。慢性的な痛みに長期オピオイド(麻薬系鎮痛薬)を使うことは基本的に推奨されません。薬物療法はあくまで症状を和らげる補助であり、根本治療ではない点に留意しましょう。
理学療法・リハビリテーション
リハビリ(理学療法)は首の痛みに対する治療の柱です。痛みの原因に応じて、段階的に運動や物理療法を取り入れます。
- 温熱療法: 温めることで筋緊張を緩和し血行を改善します。ホットパックや温熱シート、入浴などは慢性のこりや痛みに有効です。軽度の症状なら自宅で蒸しタオルを当てるセルフケアも良いでしょう。
- 牽引療法: 病院や整形外科クリニックでは、頚椎牽引装置を用いて首を引っ張る頚椎牽引療法が行われることがあります。椎間板や神経根の圧迫を一時的に軽減し、痛みを和らげるのが目的です。近年のレビューでも、頚椎症性神経根症の痛み緩和に牽引は理学療法と併用すると有用との報告があります(ただし効果は一時的で、長期機能改善エVIDENCEは不十分ともされます)。
- 電気治療: 低周波治療や干渉波、超音波治療などで患部の血行を促進し鎮痛を図ります。凝り固まった筋肉をほぐす効果があります。
- マッサージ・指圧: 理学療法士やマッサージ師による手技で筋肉をほぐし、トリガーポイントを圧迫して痛みを緩和します。ただし過度に強い力でのマッサージは逆効果になり得るため、首周りは慎重に行われます。専門家による適切な範囲での施術が重要です。
- 運動療法(エクササイズ): 痛みが落ち着いてきたら、頚部のストレッチや筋力強化訓練を行います。姿勢矯正のための深頚筋群のトレーニング(顎を引く運動など)や、肩甲骨周囲の筋力強化(僧帽筋や菱形筋のエクササイズ)によって、首にかかる負担を減らします。近年の研究でも、オフィスワーカーの慢性首痛に対し運動療法が有効とのメタ分析結果があります。痛みの再発予防にも運動は欠かせません。
- 姿勢矯正指導: リハビリの一環として、日常生活での姿勢指導やエルゴノミクス指導が行われます。頭が前に出るForward Head Posture(前方頭位)を矯正するため、顎を引いて背筋を伸ばす姿勢を意識する訓練などが取り入れられます。
装具療法
首の負担を減らす目的で、頚部カラー(頚椎コルセット)を使用することがあります。とくに急性期の頚椎捻挫(むち打ち)や、頚椎症で痛みが強い場合に一時的に装着し、首を安静に保ちます。ただし長期の使用は筋力低下を招くため、通常は数日~1週間程度の短期使用に留めます。寝違えなどで痛みが強いとき、市販の柔らかい頚椎カラーを短期間使うのも有効です。
注射・ブロック療法
痛みが強く保存療法でなかなか改善しない場合、神経ブロック注射が検討されます。代表的なのは硬膜外ブロック(頚椎硬膜外ステロイド注射)で、X線透視下に頚椎の神経周囲へ局所麻酔薬やステロイド薬を注入し、炎症と痛みを抑えます。神経根ブロックは、特定の神経根周囲に注射して腕の痛みを和らげます。これらは椎間板ヘルニアなどで腕の痛みが激しい場合に有効なことが多く、痛みの悪循環を断ち切る効果が期待できます。ただし根本治療ではないため、ブロックで痛みをコントロールしつつリハビリを進めるといった補助的役割になります。
以上のような保存療法を組み合わせて行うことで、多くの場合、時間とともに症状は改善します。ガイドラインでも「進行する神経脱落がなければまず3か月程度は保存療法を継続し経過を見る」ことが推奨されています。根気強くリハビリに取り組むことが大切です。
首の痛みに対する手術療法の適応と選択肢
保存療法を十分行っても症状が改善しないケースや、初診時から重度の神経症状(脊髄症や高度の神経根障害)があるケースでは、手術療法が検討されます。日本整形外科学会や米国整形外科学会の見解でも、筋力低下や脊髄症状が進行する場合は早期手術が望ましいとされています。ここでは首の痛みに関連する代表的な手術適応と術式について解説します。
手術の適応となるケース
- 頚椎症性脊髄症: 脊髄の圧迫によって巧緻障害や歩行障害などが出ている場合、放置すれば神経障害が進行・永久化する恐れがあります。頚髄症は基本的に手術適応であり、画像所見と症状の程度から手術が検討されます。
- 頚椎椎間板ヘルニアや神経根症: 保存的に治療しても激痛や筋力低下が持続する場合、手術でヘルニアを摘出して神経根圧迫を除去します。特に6~12週間以上の保存療法でも改善しない神経根症状や、筋萎縮が出現した場合は手術が勧められます。
- 頚椎の不安定性: 外傷やリウマチで頚椎に不安定性(グラグラした状態)がある場合、神経症状がなくても予防的に固定術を行うことがあります。例えば環軸椎亜脱臼などは、重度になる前に手術で固定することが推奨される場合があります。
- 後縦靭帯骨化症(OPLL): 日本人に多い疾患で、靭帯が骨化して脊髄を圧迫するものです。症状進行例では手術解除が必要です。ガイドラインでも中等度以上の脊髄症状では積極的手術が推奨されています。
主な術式と特徴
- 椎間板ヘルニア摘出術: 頚椎の前方からアプローチしてヘルニアを摘出し、椎骨同士を固定する前方椎間板摘出固定術(ACDF)が一般的です。最近は椎間板の代わりに人工椎間板を入れて可動性を保つ人工椎間板置換術も若年者を中心に行われます。後方からアプローチする椎弓切除術・椎弓形成術は脊髄症例で行われ、脊柱管を拡大して脊髄の圧迫を除去します。
- 頚椎固定術: 椎間関節や椎体同士をチタンプレートやスクリュー、ケージ等で固定し、安定性を高めます。前方固定と後方固定があり、病態により使い分けます。例えば頚椎症性脊髄症では、骨きりをして椎管拡大(椎弓形成)した後に、必要に応じて固定を行います。
- 内視鏡下手術: 近年、一部の椎間板ヘルニアでは内視鏡を用いた低侵襲手術(PELD: 経皮的内視鏡下椎間板摘出術)が行われることもあります。皮膚切開が小さく、入院期間短縮のメリットがありますが、適応は限られます。
手術により神経圧迫を取り除くことで、多くの場合、術前の症状は改善します。ただし脊髄症状では術後も完全には元に戻らない可能性もあり、術後リハビリが重要です。また手術には感染や神経損傷などのリスクも伴うため、担当医と十分に相談して方針を決める必要があります。
手術支援技術の進歩: 現代の脊椎手術では安全性向上のため術中神経モニタリングが広く導入されています。手術中に脊髄や神経の電気的な反応を監視し、万一神経へのストレスが加わった際には即座に検知できます。これにより術中合併症のリスクを最小限に抑えています。またナビゲーションシステムやロボット支援手術も導入が進み、精度の高いスクリュー設置や安全な骨切りが可能となっています。これら先進技術により、以前よりも首の手術は安全かつ効果的になってきています。
整骨院・整体・カイロプラクティック・マッサージの効果と注意点
首の痛みに対して、病院での治療以外に整骨院や整体、カイロプラクティック、マッサージといった施術所を利用する方も多いでしょう。これらの施術は、筋肉のコリをほぐしたり関節の動きを改善することで、一時的な痛みの緩和に役立つ場合があります。しかし、医学的エビデンスや国家資格の有無などがそれぞれ異なり、効果にも限界やリスクがあります。上手に活用するために、各手技の特徴と注意点を理解しておきましょう。
- 整骨院(接骨院): 柔道整復師という国家資格者が、捻挫・打撲など外傷の治療を行う施術所です。保険適用は急性の外傷に限られますが、実際には慢性的な首肩こりで通院する人もいます。手技療法や電気治療を組み合わせ、筋肉の調整や関節の可動域改善を図ります。一時的な症状緩和には寄与しますが、根本的な椎間板ヘルニアの治癒などは困難です。注意点: 保険が使えるのは急性外傷のみで、こりの治療は基本自費になります。不適切な長期通院は不正請求となる可能性があります。また、柔道整復師は画像診断ができないため、重大な疾患が見逃されるリスクもあります。症状が悪化したり神経症状が出た場合は整形外科受診を優先してください。
- 整体: 法律上の明確な定義がない手技療法で、施術者に国家資格は必要ありません(民間資格のみ)。各整体院で施術法は様々ですが、体の歪みを整える、筋膜リリースをする、といった独自の理論で行われます。気持ち良いマッサージ的なものから痛みを伴う矯正まで千差万別です。効果: リラクゼーション効果や筋緊張の緩和が期待できます。ただし科学的根拠に基づく治療とは言えない部分も多く、症状の原因に直接作用する保証はありません。注意点: 整体師の技量に差があるため、首の施術において不適切な力が加わるとかえって症状悪化や怪我(筋挫傷など)のリスクがあります。首はデリケートな部分なので、強い矯正をする整体院は避けた方が無難です。
- カイロプラクティック: 脊椎矯正を中心とした代替医療で、アメリカではドクター・オブ・カイロプラクティックという資格制度がありますが、日本では法的資格ではなく整体と同様に民間資格です。背骨のゆがみ(サブラクセーション)を矯正することで自然治癒力を引き出すという理念で、素手で骨格を矯正するスラスト法(ボキッと鳴らす矯正)が有名です。効果: 急な矯正で関節が動くと、一時的に可動域が広がり軽くなった感じがすることがあります。しかし医学的検証は十分ではなく、効果は個人差が大きいです。注意点: 首の高速なスラスト矯正はリスクを伴います。でも報じられたように、無理に首を捻ると椎骨動脈解離を起こし脳卒中につながるケースがあります。海外ではカイロ施術後の脳卒中例が報告されており、日本整形外科学会も過度な頚部スラストは危険と注意喚起しています。カイロに行く場合は、首をボキボキ鳴らすような手技は受けないよう自衛することが大切です。
- マッサージ(あん摩): 国家資格であるあん摩マッサージ指圧師が行うマッサージや指圧は、筋肉のこりをほぐし血行を促進する安全性の高い施術です。心地よい刺激でリラクゼーション効果も高く、慢性的な首肩こりには有効です。注意点: 強すぎる圧は禁物です。特に首の前面や側面には頚動脈や神経が走行しており、素人判断で強いマッサージをすると血管や神経を傷つけてしまう可能性があります。実際、介護現場でも素人が利用者の首を強く揉んで症状悪化させた例があるとされます。マッサージは資格を持つプロに任せ、自分や家族で無理にもみほぐすのは避けましょう。
まとめ: これらの代替療法・手技療法は、リラックス効果や一時的な症状緩和には役立つものの、明確な診断や根治治療ができるわけではありません。まずは医学的な診断を受けることが最優先です。その上で、医師と相談しながら補完的に利用するのは良いでしょう。施術を受ける際は、決して強い痛みを我慢せず、違和感があれば中止すること、そして少しでも症状が悪化した場合は速やかに医療機関を受診することを心がけてください。
海外の先進的・ユニークな首痛治療法
首の痛みに対する治療研究は世界中で進歩しており、新しいアプローチも登場しています。ここでは海外で注目されている先進的な治療法をいくつか紹介します。
- 再生医療(幹細胞治療): 椎間板の変性による首の痛みに対し、幹細胞を用いて椎間板組織を再生しようとする研究が進んでいます。米国メイヨークリニックでは、自分の骨髄由来間葉系幹細胞を増やして椎間板に注入する臨床試験が進行中です。動物実験では変性椎間板の修復に効果が確認されており、現在大規模臨床試験の結果を待っている段階です。幹細胞により炎症を抑え水分保持能を改善できれば、将来的に椎間板ヘルニアや頚椎症の根本治療につながる可能性があります。ただし2025年時点ではまだ研究段階であり、一般診療で実施できる段階には至っていません。
- 生物学的製剤・遺伝子治療: 再生医療以外にも、椎間板の分解酵素を抑える物質や、軟骨を修復する遺伝子を導入する治療の研究も行われています。例えば海外では椎間板に高濃度の成長因子(Platelet-Rich Plasma, PRP)を注入する臨床研究なども報告されていますこれらもまだエビデンス集積中ですが、将来的に手術以外で椎間板を治す治療として期待が高まっています。
- 最新の手術支援技術: 前述の術中神経モニタリングは既に標準化しつつありますが、それ以外にロボット支援下手術やナビゲーション手術が欧米で導入されています。ロボットアームで精密にインプラントを設置することで、手ブレをなくし安全に手術を行う試みです。また拡大内視鏡手術や経皮的レーザー減圧術など、より低侵襲で入院期間を短縮する技術も開発されています。日本でも一部導入されていますが、海外の専門センターではこうしたハイテク手術が先行しています。
- デジタルセラピー・リハビリテーション: リハビリ分野では、VR(仮想現実)やモーションセンサーを活用した新しい運動療法が登場しています。患者がVRヘッドセットを装着して首を動かすリハビリゲームを行い、楽しみながら可動域訓練や姿勢矯正をする試みや、ウェアラブルセンサーで日常姿勢をモニタリングしてフィードバックを与えるデバイスなどが海外で商品化されています。また痛みの認知行動療法を支援するスマホアプリなど、デジタルヘルスによる慢性痛マネジメントも注目されています。
- 新しい運動療法の潮流: 首の痛みに対する運動療法も進化しています。例えば北欧で注目された「Neck-Specific Exercise」という概念では、従来の一般的エクササイズに加え頚部固有筋に特化したトレーニングを行うことで、より効果的に首痛を改善できるとされています。またオーストラリア発のマッケンジー法など、運動方向性を評価して痛みを中央に集める手法も取り入れられています。最新のレビューでは職場でのエクササイズ介入が新たな首痛発生リスクを半減させたとの報告もあり、予防的運動の有用性が再認識されています。
このように、世界では様々な角度から首の痛みへのアプローチが試みられています。日本でも今後これらの技術や手法が導入され、首の痛み治療の選択肢がさらに広がっていくことでしょう。ただし、新しい治療には十分な検証が必要ですので、受ける際は信頼できる医療機関で適切な説明を受けることが大切です。
自宅やオフィスでできる首のストレッチ・エクササイズ
首の痛みやこりを軽減するには、日頃からストレッチやエクササイズを取り入れることが効果的です。医学的にも、定期的な運動習慣が首痛の発生を減らし再発予防になることが示されています。ここでは、忙しい方でも自宅や職場で簡単にできるストレッチをいくつかご紹介します。痛みが強いときは無理せず、痛気持ちいい範囲で行うようにしてください。
- 顎引き体操(首引き体操): ストレートネックやスマホ首の矯正に有効なエクササイズです。壁を背にしてまっすぐ立ち、顎を軽く引いて2秒キープします。首の後ろが伸びるのを感じたら元に戻し、これを繰り返します。10回を1セットとして1日数セット行いましょう。これは深層の頚筋を鍛え、頭の位置を正しく戻す効果があります。当院の患者さんでも約8割がこの体操で症状が改善しています。デスクワークの合間に2~3時間おきに行うのがおすすめです。
- 首の側屈ストレッチ: 椅子に座ったままできます。右手を頭の左側に当て、ゆっくり頭を右に倒して首の左側面を伸ばします。痛くない程度に軽く手で押さえ10秒キープしましょう。反対側も同様に行います。左右交互に2~3回ずつ行うと、首から肩にかけての筋がほぐれます。斜角筋や肩上部の僧帽筋のストレッチになり、血流改善に効果的です。
- 肩すくめ運動(シュラッグ運動): 両肩をゆっくりすくめて耳に近づけ、5秒キープした後ストンと落とします。これを10回程度繰り返します。肩甲挙筋や僧帽筋のポンプ作用で肩こりを緩和できます。肩甲骨の動きも良くなるので姿勢改善にもつながります。
- 肩甲骨寄せ(ブレードピンチ): 両肩甲骨を背中の中央に寄せるイメージで肩を引き、5秒キープして緩めます。10回繰り返しましょう。デスクワークで前に丸まりがちな肩を開く運動で、猫背矯正に役立ちます。
- 胸鎖乳突筋のストレッチ: 首の前側についている筋肉を伸ばします。顔を左斜め上に向け、やや上を見ます。このとき右の首の前面が伸びるのを感じます。15秒キープして戻し、反対側も行います。スマホ首で短縮しがちな前頚部の筋を伸ばすことで、首がすっと楽になります。
こうしたストレッチは痛みが軽減しているときに継続することが重要です。一度良くなった首痛でも、元の悪い姿勢や運動不足に戻れば再発する可能性があります。予防も兼ねて、毎日少しずつでも首周りのエクササイズを習慣にしましょう。また長時間同じ姿勢をとらないことも大切です。デスクワーク中は1時間に一度は席を立ち、肩を回したり軽くストレッチする習慣を付けると良いでしょう。定期的なセルフケアが、頑固な首の痛みからあなたを解放してくれるはずです。
首の痛みを防ぐ姿勢・生活習慣と職場環境の工夫
首の痛みを予防するためには、日常生活での姿勢改善や環境調整が不可欠です。以下に、首にやさしい生活習慣のポイントをまとめます。
- 良い姿勢の維持: 普段から背筋を伸ばし、耳・肩・腰が一直線上に来るよう意識しましょう。頭が前に出ると首への負荷は倍増します。スマホを見る際は目線と同じ高さに上げ、極端にうつむかない習慣をつけます。座るときは深く腰掛け、顎を引いて頭が胴体の真上に乗るよう心がけます。
- PC作業のエルゴノミクス: モニターの頂辺が目の高さになるよう調整し(高すぎても低すぎてもダメ)、画面までの距離は50~70cm程度確保します。キーボードとマウスは肘が直角になる高さに置き、肘当て付きの椅子で腕の重みを支えると肩こり軽減に役立ちます。ノートPCの場合はスタンドや外付けキーボードを使い、画面位置を高くしましょう。さらに長時間同一姿勢を避けることが大切です。30~60分に一度は休憩し、首や肩を動かして血行を促しましょう。
- 作業環境: デスクと椅子の高さを適切にし、足裏が床にきちんとつくよう調整します。もしデスクが高く肘が上がってしまう場合は足台を使ってでも肘と机の高さを合わせるようにします。電話を長時間耳と肩で挟んで通話するような動作は首に負担なので、ヘッドセット等を活用してください。
- 寝具(枕)の見直し: 枕の高さや硬さは首に大きく影響します。高すぎる枕は首が前屈位になり負担がかかりますし、低すぎても頭が反ってしまいます。理想的な枕は、仰向けで寝たときに首と後頭部を支え、自然な頚椎のカーブが保てるものです。具体的には後頭部より首の部分が高く支えられる形状(頚椎部分にくぼみがある枕やバスタオルを首の下に入れる等)が良いでしょう。横向きに寝る場合は肩幅分の高さが必要なので、首と頭の隙間を埋める枕を使います。就寝中は無意識に何度も姿勢が変わるので完全に理想通りにはいきませんが、少なくともうつ伏せ寝は首に負担大なので避けましょう。
- ストレスと体調管理: ストレスは筋肉の緊張を高め、首こりを悪化させます。適度に休息をとりリラックスする時間を確保しましょう。入浴で体を温めることは心身の緊張を解き、首の血行改善にも役立ちます。睡眠不足も痛みを感じやすくするため、しっかり休養をとることが大切です。
- 運動習慣: 日頃から肩甲骨周りや体幹の筋力を維持しておくと、首への負荷が軽減します。ウォーキングや水泳など全身運動は姿勢筋の強化につながります。また定期的に前述のストレッチや筋トレを行い、柔軟性と筋力をバランス良く保ちましょう。
これらの予防策を継続することで、「気づいたら首がガチガチ…」という事態を減らすことができます。特にデスクワーカーの方やスマホを長時間使う方は、「姿勢をリセットする習慣」をぜひ身につけてください。首の痛みは生活習慣病の一種とも言えます。日々の小さな工夫が、大きな不調を未然に防ぐことにつながります。
首に関するよくある疑問Q&A
最後に、首の痛みにまつわるよくある疑問について、医学的知見を踏まえてQ&A形式でお答えします。
Q1: 首をボキボキ鳴らす癖がありますが、体に悪いですか?
A1: 軽く首を動かした際に「ポキッ」と音が鳴る程度で痛みや違和感がなければ大きな問題はありません。関節内の気泡が弾ける音であり、生理的範囲内の動きなら心配いらないでしょう。ただし意図的に強く首をひねって鳴らす行為は危険です。何度も鳴らす癖がつくと、関節や靭帯が緩んで不安定性を招く可能性も指摘されています。また、無理な力で鳴らそうとすると椎骨動脈を傷つけたり神経を圧迫したりするリスクがあります。実際に海外では首の過度な矯正が脳梗塞の原因になったケースも報告されています。結論: 日常の動きでコキコキ鳴る分には問題ありませんが、自分で首を鳴らすのはほどほどに。痛みやしびれが出る場合は絶対にやめ、専門医を受診してください。
Q2: 首の牽引は家でもやった方がいいですか?
A2: 病院で行う頚椎牽引は、医師の指示のもと適切な力加減で行われるので一定の効果がありますが、自宅で自己流に行うのはあまりお勧めできません。市販の首牽引器具もありますが、やり過ぎるとかえって筋肉が防御的に硬直したり、場合によっては神経を余計に刺激してしまう恐れがあります。牽引は症状緩和の一時的手段と割り切り、長時間や頻回には行わない方が良いでしょう。自宅ではそれよりも前述のストレッチや姿勢矯正運動をコツコツやる方が安全で効果的です。
Q3: 枕はどんなものが首に良いですか?
A3: 自分に合った高さ・硬さの枕を使うことが大切です。理想は仰向けで寝たときに頚椎が自然なカーブを保てる高さで、硬さは頭が沈み込みすぎずしっかり支えてくれる程度が良いでしょう。具体的には、仰向け時に後頭部と首が両方支えられる形状の枕(低反発素材で中央くぼみがあるタイプなど)が推奨されます。横向き寝が多い人は肩幅に合わせて少し高めにします。逆に高すぎる枕や厚みのない枕は首に負担です。また、枕だけでなく寝る姿勢自体も重要で、うつ伏せ寝は首をひねるためNGです。自分に合う枕は人それぞれなので、専門店で測定してもらったり調整機能付き枕を試すのも良いでしょう。
Q4: 首が痛い時、温めるのと冷やすのはどちらが良いですか?
A4: 急性期の炎症症状(例えば寝違えて腫れて熱感がある場合)には冷却が有効です。一方、慢性的なこりや痛みには温める方が筋肉がほぐれて楽になります。判断に迷うときは患部を触ってみて熱を帯びていれば冷やし、特に熱感がなければ温めると覚えておくと良いでしょう。ただし冷やし過ぎは血行が悪くなり逆効果ですし、温めすぎも炎症を悪化させる場合があります。基本的には心地よいと感じる方法で構いません。また、慢性痛でも入浴などで全身を温めることは大いに推奨されます。血行改善とリラックスで痛みの感じ方が和らぎます。
Q5: 首の痛みで整形外科に行ってもシップと痛み止めしかくれないと聞きました。本当にそれで良くなるのでしょうか?
A5: 軽症の筋筋膜性疼痛であれば、確かに湿布と痛み止め(鎮痛剤)だけで経過を見ることも多いです。しかしそれは「他に深刻な原因がなく、自然治癒が期待できる」という判断に基づくものです。多くの筋由来の首痛は数日~数週間で改善します。痛み止めで症状を和らげつつ安静にしていれば治るケースが大半なので、まずそのような保存療法が取られます。逆に、神経症状がある場合や保存療法で改善しない場合は追加検査やブロック注射、手術検討など次のステップに進みます。整形外科でシップしか出なかった場合は「深刻な疾患の兆候は今のところ無い」と前向きに捉え、処方通りに使いながら様子を見てください。それでも良くならなければ再診し、別の治療を求めれば良いのです。
この他にも疑問があれば、主治医や理学療法士に遠慮なく質問しましょう。正しい知識を持つことで不安が軽減し、適切な対処ができるようになります。
誤ったセルフケア・危険な対処法への注意
首の痛みは身近な症状だけに、自己流の対処法も巷に溢れています。しかし、中にはかえって悪影響を及ぼす誤ったセルフケアや危険な民間療法も存在します。最後に、首の痛み対応でやってはいけないことを確認しておきましょう。
- 無理な力でのストレッチや矯正: 痛みを早く取ろうとして、首を勢いよく回したり、他人にボキッと押さえつけてもらったりするのは危険です。前述のように強引な矯正は動脈や神経を損傷するリスクがあります。ストレッチはあくまで気持ち良い範囲で静かに行い、痛みを感じたら中止すること。「痛いのを我慢して伸ばせば治る」というものではありません。
- 素人のマッサージ: 家族に首を強く揉んでもらったり、自分でゴリゴリ押すのは避けましょう。首には太い血管や神経が表層にあります。強い指圧で血管を圧迫すると脳への血流が一時的に減少し、めまいや失神を起こすこともあります。また神経を傷つければ腕のしびれを誘発しかねません。実際、「肩が凝った」と首の付け根をグリグリ押していたらあとで腕がしびれてきた、という例もあります。マッサージはプロに任せ、自己流でグリグリしすぎないよう注意しましょう。
- 長期間の安静しすぎ: 急性期は安静が必要ですが、痛みが和らいできたら少しずつ動かすことが大切です。いつまでも首にコルセットを巻いて動かさないでいると、筋力が落ち関節が固まって、かえって回復を遅らせます。痛みが引いたら医師や理学療法士の指導のもとで可動域訓練を始めましょう。
- 効果の怪しい民間療法に頼り切る: 首の牽引を極端に長時間行う器具や、高額な健康グッズ(○○を首に当てるだけで治る等)にはエビデンスがないものも多いです。中には悪徳商法まがいのものもあります。科学的根拠のない療法で時間とお金を浪費し、本来受けるべき治療が遅れてしまっては本末転倒です。代替療法を試すにしても、必ず医師の診断を受けた上で、補助的に行うようにしましょう。
- 痛み止めの乱用: 市販の鎮痛薬は適量なら問題ありませんが、漫然と長期間飲み続けるのは避けるべきです。痛みをごまかしながら無理を重ねれば、根本は悪化していくかもしれません。薬はあくまで一時しのぎと心得て、原因へのアプローチ(休息やリハビリ)をおろそかにしないようにしましょう。
首は大事な神経や血管が通る部位です。インターネット上の情報を鵜呑みにせず、体に違和感を覚えたらプロの力を借りることが安全で確実です。自己判断に陥らず、信頼できる医療者と二人三脚でケアしていく姿勢が何より重要です。
以上、「首の痛み完全ガイド」として原因から予防まで詳述しました。首の痛みはつらいものですが、多くの場合は適切な対処で改善可能です。最新の知見に基づく治療法も増えており、決して一人で悩む必要はありません。症状が長引くときは早めに専門医に相談し、保存療法から先進医療まで視野に入れて、自分に合った治療法を見つけてください。日頃の姿勢や生活習慣にも気を配り、痛みのない快適な毎日を取り戻しましょう。
参考文献・資料: 日本整形外科学会「頚椎症性脊髄症診療ガイドライン」(2021)、American Academy of Orthopaedic Surgeons資料、厚生労働省「国民生活基礎調査」(2016)kiwi-go.jpmhlw.go.jp、他pmc.ncbi.nlm.nih.govaafp.orgpmc.ncbi.nlm.nih.gov。
