はじめに:膝の痛みの重要性
膝の痛み(膝痛)は、中高年からスポーツ愛好者まで多くの人が抱える悩みです。実際、日本には約2500万人もの変形性膝関節症の患者がいると推定され、高齢者では2人に1人以上(65歳以上の約55%)が膝に痛みを抱えているとの報告もあります。膝痛は日常生活を困難にし、外出や運動を諦める原因にもなり、放置すれば要介護のリスクを高める「ロコモティブシンドローム(運動器症候群)」につながることも指摘されています。しかし膝は立つ・歩くなど生活の基盤となる関節です。膝痛とうまく付き合い、原因に応じた対処をすることで、痛みを軽減し活動的な生活を取り戻すことが可能です。本記事では膝関節の基本構造から主な原因、症状のセルフチェック方法、治療法、日常生活での工夫、そして予防策までを専門知識にもとづいてわかりやすく解説します。正しい知識を身につけ、膝痛と上手に付き合っていきましょう。
膝の基本構造と働き
膝関節は人体の中でも最大の関節で、立つ・座る・歩くといった日常動作を支え、体重を支える重要な役割を担っています。膝関節は3つの骨から構成されています:
- 大腿骨(だいたいこつ):太ももの骨(大腿)の下端部分
- 脛骨(けいこつ):すねの骨(下腿)の上端部分
- 膝蓋骨(しつがいこつ):膝のお皿にあたる骨
これらの骨の末端は関節軟骨という弾力のある滑らかな軟骨組織で覆われ、膝の曲げ伸ばし時に骨同士がこすれないようクッションの役割を果たしています。さらに大腿骨と脛骨の間には半月板(内側半月板・外側半月板)と呼ばれる三日月状の軟骨が挟まっており、衝撃を吸収して関節の安定性を保つクッションのような役割を担っています。膝関節は関節全体が関節包(関節を包む袋状の組織)に覆われており、その内側の滑膜から関節液(滑液)が分泌されています。この関節液が潤滑油となって膝の動きを滑らかにし、軟骨へ栄養を運ぶ働きをしています。
また、膝関節には4本の靭帯(じんたい)が付着し、関節を安定させています。
- 前十字靭帯(ぜんじゅうじじんたい)と後十字靭帯:膝関節の内部で大腿骨と脛骨を十字に交差してつなぎ、前後方向のズレを防ぎます。
- 内側側副靭帯と外側側副靭帯:膝の内側・外側で大腿骨と脛骨をつなぎ、横方向のグラつきを防ぎます。
これら靭帯は強靭な繊維組織でできており、膝関節が不要な方向に動きすぎないよう制御しています。
膝は構造上とても複雑であり、多くの骨・軟骨・靭帯・筋肉によって支えられています。そのためわずかな異常でも痛みや機能障害につながりやすい関節です。逆に言えば、膝の痛みの原因を正しく突き止め、それぞれの構造に応じた対処を行うことが痛み改善の近道になります。
膝の痛みの主な原因
一口に「膝の痛み」と言っても、その原因には様々な疾患や要因があり、それぞれ対処法も異なります。ここでは特に多い膝痛の原因を代表的なものを中心に解説します。
変形性膝関節症(へんけいせいひざかんせつしょう)
中高年に最も多くみられる膝痛の原因が変形性膝関節症です。長年にわたる膝関節の酷使や加齢による軟骨の摩耗・変性によって、関節軟骨がすり減り関節が変形してしまう疾患です。男女比では女性に多く(男性1:女性4)、高齢になるほど発症率が高まります。
変形性膝関節症では、膝関節のクッションである軟骨が徐々に磨り減っていき、軟骨の下の骨同士が直接ぶつかるようになります。その結果関節に炎症が起こり、膝の痛みや腫れ(水が溜まる)といった症状が現れます。初期には「立ち上がりや歩き始め動作開始時のみ痛むが休めば治まる」程度ですが、進行すると正座や階段の昇り降りが困難になり、さらに末期になると安静時にも痛みが引かず膝の変形が目立ち、膝が完全に伸びなくなって歩行も困難になります。特に中高年でO脚(がに股)の変形が見られる場合は進行した変形性膝関節症の可能性があります。
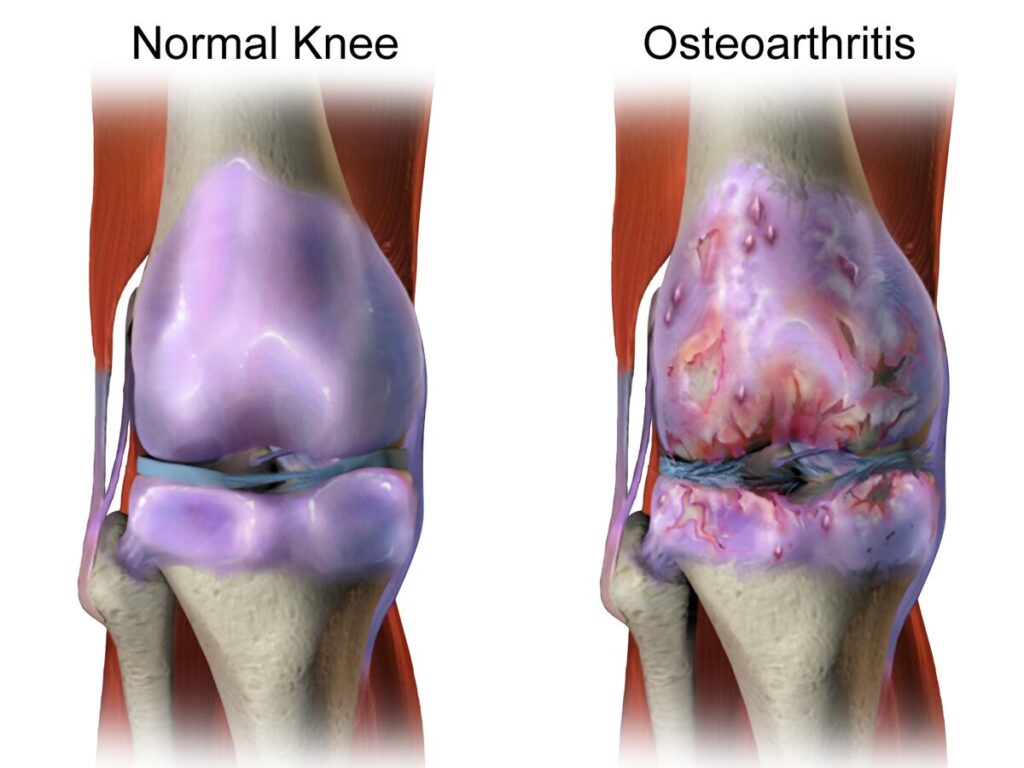
正常な膝関節(左)と変形性膝関節症の膝(右)の模式図です。軟骨がすり減ると関節の隙間が狭くなり、骨同士が直接こすれ合って骨棘(こつきょく:骨のとげ状の突起)が形成されます。一方、正常な膝では骨の端が軟骨で覆われ適度な隙間が保たれているためスムーズに動きます。軟骨の摩耗が進行し骨が露出すると炎症が生じ、膝の痛みや可動域制限につながります。
変形性膝関節症の主な原因は加齢に伴う関節軟骨の変性(老化)ですが、肥満や遺伝的要因もリスクを高めます。また過去の外傷(膝の骨折、靭帯断裂や半月板損傷)や、関節の感染症(化膿性関節炎)の後遺症として若い頃に発症する場合もあります。いずれにせよ、日々の蓄積による“摩耗・すり減り”が根本原因であるため、一度失われた軟骨を元通りに戻すことは困難ですが、適切な治療で痛みをコントロールし症状の進行を遅らせることが可能です。
関節リウマチ(かんせつリウマチ)
関節リウマチは自己免疫の異常によって関節に炎症が起こる慢性疾患です。免疫細胞が自分自身の関節を攻撃してしまうことで関節の滑膜が増殖し、炎症が生じて軟骨や骨が破壊されていきます。手指の関節など小さな関節から発症することが多いですが、進行すると膝関節を含む全身の大きな関節にも病変が及び、膝に腫れ(関節液が大量に溜まる)や強い痛み・こわばりが生じて日常生活にも支障をきたします。リウマチの特徴は左右対称に関節が侵されることと、朝のこわばり(起床時に関節が固まって動かしづらい症状)がみられることです。膝にリウマチが起きた場合、膝が大きく腫れて熱を持ち、曲げ伸ばしがしにくくなります。関節リウマチは30~50代の女性に好発しますが、どの年代でも発症し得る疾患です。
原因は完全には解明されていませんが、遺伝的素因やウイルス感染などが誘因と考えられています。変形性膝関節症とは異なり免疫の病気(全身病)であるため、関節以外にも微熱や倦怠感、貧血など全身症状を伴うことがあります。治療には免疫の働きを抑える薬(抗リウマチ薬、生物学的製剤)を用いる必要があり、早期診断・治療が極めて重要です。膝痛が左右両側に出現し、朝のこわばりや手指の関節炎などリウマチが疑われる症状を伴う場合は、早めにリウマチ専門医や整形外科医に相談しましょう。
スポーツによる怪我(外傷)
若い世代やスポーツ愛好家の膝痛の原因として多いのが、膝関節周辺の外傷(けが)です。代表的なものに半月板損傷、靭帯損傷、腱の損傷、膝蓋骨の脱臼や骨折などがあります。これらは主にスポーツ中のアクシデントや転倒など強い負荷が急激にかかった際に発生します。
- 半月板損傷:膝関節内の半月板に亀裂や断裂が生じた状態です。急に方向転換したり捻った際に膝が「グキッ」と痛むのが典型で、膝の腫れ(関節水腫)や関節が動かなくなるロッキング現象が起こることもあります。スポーツでの受傷以外にも、中高年では半月板自体が脆く変性しているため些細な動作で損傷するケースも多いです。軽度なら安静やリハビリで改善することもありますが、断裂の程度によっては関節鏡による縫合や切除など手術が必要になる場合もあります。
- 靭帯損傷(じんたいそんしょう):膝の靭帯(前十字・後十字・側副靭帯)を部分断裂・完全断裂するけがです。サッカーやバスケットボールでの急な方向転換や着地で前十字靭帯を切るケースが有名です。靭帯損傷時は「ブチッ」という音感と激痛、膝崩れ(膝がガクッと外れる感じ)が特徴です。重度の場合は手術的に靭帯再建術が行われます。一方、内側側副靭帯損傷などは保存療法で治癒するケースもあります。
- 膝蓋骨脱臼:膝のお皿(膝蓋骨)が外側に外れて脱臼するもので、若年女性に多く見られます。強い膝の痛みと変形が生じますが、多くは自然整復します。再発予防に大腿四頭筋の強化訓練などが有効です。
- 腱の断裂:太もも前面の腱(膝蓋腱・大腿四頭筋腱)が切れると膝が伸ばせなくなります。中高年が段差を降りる際などに起こることがあり、手術で縫合が必要です。
- 膝関節周囲の骨折:膝のお皿(膝蓋骨)や大腿骨遠位部・脛骨近位部の骨折です。高所からの転落や交通事故など高エネルギー外傷で発生し、激痛と腫脹で歩行不能になります。骨折はずれが大きければ手術で固定します。
このように、外傷による膝痛は受傷の瞬間が明確である点が特徴です。怪我の程度により、保存療法(安静・固定・リハビリ)で治るものもあれば、手術が必要なものもあります。スポーツ中の膝の怪我予防には筋力トレーニングやストレッチで膝関節を支える周囲筋を鍛え、十分なウォームアップを行うことが重要です。また、受傷した際は早急にRICE処置(安静・冷却・圧迫・挙上)を行いましょう。
加齢(膝の老化現象)
加齢そのものも膝痛の大きな原因です。年齢を重ねると関節軟骨は徐々に弾力性を失い、水分量が減って脆く薄くなっていきます。その結果、若い頃は平気だった日常の動作や軽い運動でも膝関節にダメージが蓄積しやすくなります。変形性膝関節症も基本的にはこうした加齢変化が土台にありますが、「老化現象だから仕方ない」と放置するのは禁物です。軟骨のすり減りは少しずつ進行していくため、早めの対策で悪化を遅らせることができます。
中高年で膝痛が出てきた場合、「最近運動不足で筋力が落ちた」「体重が増えた」「長年の姿勢の癖で膝に負担がかかっていた」などの要因がないか振り返ってみましょう。適度な運動習慣や体重管理を行うことで、加齢による膝の衰えを緩やかにすることが可能です。また、膝の老化チェックとして、両脚を揃えて立ったとき膝と膝の間に拳1個以上の隙間がある(O脚傾向)場合や、歩行時に膝が左右に揺れる場合は、膝周りの筋力低下や関節変性が進んでいる恐れがあります。
その他の病気
上記以外にも膝の痛みを引き起こす病気はいくつか存在します。代表的なものを挙げます。
- 痛風(つうふう):足の親指の付け根に起こることが多い病気ですが、膝関節に起こるケースもあります。血液中の尿酸が高くなることで関節内に尿酸結晶が沈着し、急性の関節炎を起こします。発作が起きると膝が突然赤く腫れ上がり、耐え難い激痛を伴います。痛風は食生活や腎機能とも関連する全身的な病気であり、膝痛の原因としては比較的まれですが、中年男性で急性の膝関節炎を繰り返す場合に疑われます。
- ベーカー嚢腫(ベーカーのうしゅ):膝の裏(膝窩部)にできる嚢腫で、膝関節の滑液が過剰に分泌され関節包の後方がふくらんだ状態です。変形性膝関節症や関節リウマチなどで関節液が増えた結果として起こることが多く、膝裏の腫れや違和感(曲げづらさ)を感じます。基本的には良性で、まず原因疾患の治療を行います。嚢腫が大きい場合は穿刺して中の液を抜くこともあります。
- 関節液の炎症(滑膜炎・膝に水が溜まる):膝を酷使した後や変形性膝関節症・リウマチの悪化時に、膝関節に水が溜まる(関節液が増える)ことがあります。膝が腫れて熱感を持ち、曲げ伸ばしがしにくくなります。対処として関節液を注射器で抜き、消炎鎮痛剤やヒアルロン酸を注入する治療が行われます。
- その他の炎症:膝周囲の腱や滑液包の炎症(腸脛靭帯炎、鵞足炎、膝蓋下滑液包炎など)も膝の局所的な痛みの原因となります。これらはオーバーユース(使いすぎ)によるもので、安静やストレッチ、消炎処置で改善します。
以上のように、膝痛の原因は多岐にわたります。「痛みの原因を正しく特定すること」が適切な治療への第一歩です。自己判断で放置せず、気になる症状があれば医療機関で相談するようにしましょう。
症状の特徴とセルフチェック方法
膝痛の症状は、原因によって現れ方や特徴が異なります。ここでは膝痛の主な症状と、自分でできるチェック方法について解説します。
● 痛みの種類と程度:膝の痛みには、動作の開始時だけ痛む始動時痛(変形性膝関節症の初期に多い)や、朝起きたときに関節がこわばる朝のこわばり(関節リウマチに特徴的)など、時間帯や状況によって異なる痛みがあります。痛みの程度も、違和感程度の軽い痛みから、歩行困難になる激痛まで様々です。鈍い痛み(ずきずきする・うずくような痛み)なのか、鋭い痛み(ズキッと刺すような痛み)なのかもチェックしましょう。
● 腫れ・熱感:膝が腫れて膨らんでいる(いわゆる「水が溜まる」状態)場合、関節内で炎症が起きている証拠です。変形性膝関節症や半月板損傷で慢性的に水が溜まることもありますし、痛風発作や感染症では急激に激しく腫れることがあります。腫れている部分が熱を帯びている場合は炎症が強いので、冷却が必要です(後述の対処法参照)。一方、変形性膝関節症の初期では腫れを伴わないこともあります。
● 音や引っかかり:膝を動かしたときにゴリゴリと音がする(関節が鳴る)場合、軟骨がすり減って関節面が荒れている可能性があります。これを軋轢音(あつれきおん)と呼び、変形性膝関節症でよく見られます。また、膝が途中で動かなくなるロッキング現象は半月板損傷の典型症状です。曲げ伸ばしの際に引っかかる感じや不安定感(膝崩れ)がある場合も、靭帯や半月板の損傷を疑います。
● 変形:膝の変形も重要な所見です。変形性膝関節症が進行するとO脚変形を呈することが多く、膝関節の隙間(内側)が狭くなって脚が弓なりになります。関節リウマチでは逆にX脚変形(膝が内側に寄る)が進むことが多いと言われます。膝のお皿が外側にずれていたり、高低差がある場合は脱臼の後遺症や大腿四頭筋の筋力低下が考えられます。
これらの症状を踏まえ、以下のポイントをセルフチェックしてみましょう。
- 痛みはいつから発生したか? – 例:数週間前から徐々に/○ヶ月前から慢性的に/○○をした直後から 等
- 膝のどの部分が痛むか? – 膝の内側・外側・お皿の上・お皿の下 など(痛む部位で原因疾患の推測がある程度可能です。例:膝の内側=変形性膝関節症のことが多い)
- どんな動作・場面で痛むか? – 朝起きたとき/長時間座った後立ち上がるとき/正座すると痛い/階段の上り下りで痛む/走ると痛む/じっとしていても痛む 等
- 痛みの性質・強さは? – 我慢できる鈍い痛み/刺すような激痛/ズキズキ脈打つ痛み など
- 膝に違和感や音はあるか? – 曲げ伸ばしでゴリゴリ音がする/何か引っかかる感じがする/力が抜ける感じがする/朝こわばる 等
- 過去に膝のケガ・病気をしたことがあるか? – 骨折/脱臼/靭帯断裂/半月板損傷/関節炎 など
- 家族に膝の病気の人はいるか? – 変形性膝関節症/関節リウマチ/痛風 など
こうした項目を整理すると、医師に相談する際にもスムーズですし、自分の膝痛の原因の手がかりが見えてくることもあります。「朝は痛まないのに夕方になると痛む」「階段を降りる時だけ激痛が走る」など、痛みのパターンを記録しておくことも有用です。特に激痛なのに腫れがない場合や、痛みが長引いて生活に支障が出ている場合には、できるだけ早く整形外科を受診して原因を調べてもらいましょう。
治療・対処法(保存療法、リハビリ、物理療法、注射、手術)
膝の痛みに対する治療法は、原因や重症度に応じて多岐にわたります。大きく分けると保存療法(手術をしない治療)と手術療法に分類されます。ここでは一般的な治療・対処法を段階的に紹介します。
保存療法(まずは手術しない治療から)
膝痛の治療はまず保存的な方法から開始するのが基本です。具体的には以下のような方法があります。
- 安静と活動制限:痛みが強い急性期には膝を安静に保ち、痛みを悪化させる動作(長時間の歩行や階段昇降など)を控えます。必要に応じて杖や松葉杖を使用し、膝への荷重を減らします。半月板損傷や捻挫などではRICE処置(Rest安静・Ice冷却・Compression圧迫・Elevation挙上)を早期に行うことで腫れと痛みを抑え、治癒を促進します。
- 薬物療法:痛みが強い場合、消炎鎮痛剤(NSAIDsなど)を服用して炎症と痛みを和らげます。胃腸に負担がある場合はアセトアミノフェンなども用いられます。塗り薬や湿布も痛みのある部位に貼付することで局所の炎症を軽減します。また、関節リウマチが原因の場合は抗リウマチ薬による治療が必要です。
- 運動療法(リハビリテーション):痛みが少し落ち着いてきたら、リハビリによる運動療法を開始します。膝周囲の筋肉(特に大腿四頭筋)の強化訓練や関節可動域訓練を行うことで、関節を安定させ痛みを軽減します。理学療法士の指導の下で行うのが理想ですが、自宅でできる簡単な体操やストレッチも後述するように効果的です。
- 物理療法:温熱療法(ホットパック・入浴など)や電気刺激療法、超音波療法などで膝の血行を改善し痛みを和らげます。慢性的な膝痛には温めることが有効で、筋肉のこわばりを取る効果があります。一方で炎症が強い(熱感や腫れがある)場合は冷却して炎症を抑える処置も行います。適切な物理療法は痛み止めの使用量を減らすのにも役立ちます。
- 装具療法:膝関節を安定させたり負担を減らすために、膝サポーターや膝装具を装着することがあります。変形性膝関節症では、膝の内側の隙間を広げるようデザインされた装具(膝の外側に楔を入れたようなブレース)を装着すると痛みが軽減する場合があります。また扁平足や膝のアライメント異常には足底板(インソール)を靴に入れて荷重バランスを調整します。
- 関節内注射:膝関節内に直接薬剤を注射して痛みを和らげる方法です。よく行われるのはヒアルロン酸注射で、関節液の主成分であるヒアルロン酸を補充して関節の潤滑を良くし、軟骨の摩耗を抑える効果を期待します。ヒアルロン酸は変形性膝関節症に対して週1回の頻度で数回行うのが一般的です。また、炎症が強い場合にはステロイドホルモンの関節内注射を行い、滑膜炎を抑えることもあります。これらの注射は痛みのコントロールに有効ですが、効果は一時的なことも多く、運動療法などと組み合わせて根本的な改善を図ります。
以上のような保存療法を組み合わせても痛みが改善しない場合や、明らかな構造的損傷がある場合には手術が検討されます。
手術療法(根本的な治療が必要な場合)
保存療法で効果が不十分なケースや、進行した変形・損傷が原因で日常生活に支障をきたしている場合、外科的治療が選択肢となります。膝の手術にはいくつか種類があります。
- 関節鏡視下手術(関節鏡手術):内視鏡(関節鏡)を膝関節に挿入し、モニターで観察しながら治療する方法です。小さな切開で済み、低侵襲なのが利点です。半月板損傷の縫合・部分切除、遊離している軟骨や骨片の除去、損傷した軟骨の滑らか化(デブリードマン)などが行えます。変形性膝関節症の初期~中期において、軟骨の破片や半月板のトゲが痛みの原因となっている場合に有効なことがあります。ただし進行した骨の変形までは改善できないため、適応は限られます。
- 骨切り術(こうぎりじゅつ):正式には高位脛骨骨切り術といい、脛骨の上部を一部切って角度を矯正し、O脚などのアライメント異常を改善する手術です。主に変形性膝関節症で膝の内側に偏った荷重を外側へ分散させる目的で行われます。自分の関節を温存できる利点がありますが、骨が癒合するまで時間がかかるためリハビリが必要です。比較的若年(~50代)で変形が中等度の患者さんに適しています。
- 人工膝関節置換術:変形が高度で痛みが強く、他の治療が無効な場合に行われる最終手段的な手術です。人工関節(金属や高分子素材でできた関節パーツ)で膝関節の表面を置き換えることで、痛みの原因となる骨同士の摩擦をなくします。重度の変形性膝関節症や関節リウマチで関節破壊が進んだケースに適応され、術後は痛みが大幅に軽減し歩行能力も改善します。ただし人工物の寿命(15~20年程度)があり、感染症予防など注意も必要です。
これら以外にも、関節リウマチに対する滑膜切除術(炎症の元である滑膜を切除)や、膝蓋骨脱臼に対する再建術など、原因疾患に応じた手術があります。手術を受ける際は主治医とよく相談し、メリットとデメリットを理解することが大切です。しかし技術の進歩により膝の手術は安全性・有効性が高まっており、痛みで歩けない状態から解放され「やってよかった」という声も多く聞かれます。
痛みを軽減する日常生活の工夫
膝の痛みと付き合っていく上で、日常生活での工夫は非常に重要です。ちょっとした改善で膝への負担を減らし、痛みを和らげることができます。以下に具体的なポイントを紹介します。
- 体重管理:体重が増えると膝にかかる負荷も大きくなります。肥満の場合、減量するだけで痛みが軽減することがあります。目安として、体重1kgの減少で膝への負担は歩行時に約3~4kg軽減すると言われます。急激な減量は難しいですが、食生活の見直しや適度な運動で無理のない範囲で減量に取り組みましょう。
- 正座や深い屈伸を避ける:和式の生活様式(正座やあぐら)は膝に大きな負担をかけます。膝痛があるときは正座を避けることが望ましく、椅子座やソファーなどを利用しましょう。また、しゃがみ込む深い屈伸動作(和式トイレの姿勢など)も極力控えてください。洋式トイレや高めの椅子を活用することで膝の曲がりを少なくできます。
- 杖や手すりの活用:歩行時に痛みが強い場合は杖(つえ)を使うのも有効です。杖は痛い膝と反対側の手で持ち、歩行時に痛い側の足と同時に出すことで、患側の荷重を軽減できます。また階段の上り下りでは手すりを使い、痛い脚に負担をかけすぎないようにします。「上りは健足から、下りは患足から」が基本です(例:上る時は痛くない足を先に、下りる時は痛い足を先に出す)。
- ひざを冷やさず温める:エアコンの風で膝が冷えると血行が悪くなり痛みが強まることがあります。膝掛けやレッグウォーマーを使って膝を冷やさないようにし、痛みが強い慢性期にはお風呂で温めたり蒸しタオルを当てたりして血行を促しましょう。ただし炎症で膝が熱を持って腫れている場合は温めると悪化するため、そうした時は無理に温めず安静・冷却を心がけます。
- 適度に動かす:痛いからといって一日中じっとしていると、筋力低下や関節拘縮(固まる)を招きます。特に膝を伸ばした状態で長時間いると、膝裏の筋が硬く縮んでさらに曲げ伸ばしが困難になります。可能な範囲で構わないので、1時間に一度は膝を軽く曲げ伸ばししたり、その場で足踏みするなどして関節を動かしましょう。デスクワークの方は足元で膝を伸ばすストレッチをするだけでも違います。
- サポーターの活用:市販の膝サポーターは関節を保温し安定させる効果があります。痛みが強い時や長時間歩くときは試してみてもよいでしょう。ただしサポーターに頼りすぎると筋力低下につながるため、痛みが和らいできたら外すようにします。
- 靴選びの工夫:靴はクッション性が高く、足に合ったものを履きましょう。ヒールの高い靴や底の硬い靴は膝への衝撃を大きくします。膝痛持ちの方はスニーカーなど歩行をサポートする靴がおすすめです。インソール(中敷き)でアーチを支えるのも効果的です。
- 痛みが強いときの対処:慢性的な痛みが辛い時は、温シップや痛み止めの頓服を活用しても構いません。急に膝が腫れて熱を持った場合は、濡れタオルで冷やしつつ安静にし、症状が引かない場合は早めに整形外科で水を抜いてもらいましょう。無理に動かそうとすると悪化することがあります。
日常生活のちょっとした注意で、膝への負担は大きく軽減できます。とくに変形性膝関節症の方は生活動作の改善が治療の柱です。例えば「痛みが出たら一休みする」「重い物は持たない」「階段ではなくエレベーターを使う」など自分なりの工夫も取り入れてみてください。これらを習慣づけることで、膝痛ともうまく付き合いながら日常生活を快適に過ごせるようになるでしょう。
予防とセルフケア(筋トレ、ストレッチ、体重管理、食事)
膝の痛みを予防したり、既に痛みがある場合でもそれ以上の悪化を防ぐためには、日頃からのセルフケアが大切です。特に「膝は一生自分の足で歩くために使い続けるもの」ですから、早めにケアを始めるに越したことはありません。ここでは膝痛予防のポイントを紹介します。
1. 筋力トレーニングで膝を支える:膝関節を支える筋肉、とりわけ太ももの前側の大腿四頭筋を鍛えることは膝痛予防・改善の要です。大腿四頭筋がしっかりしていると、歩行や階段昇降で膝関節にかかる負担を筋肉が肩代わりしてくれるため、軟骨や靭帯へのストレスが減ります。反対に筋力低下は膝痛を悪化させる一因です。年齢とともに筋力は衰えますが、適切なトレーニングで何歳からでも筋力アップは可能です。
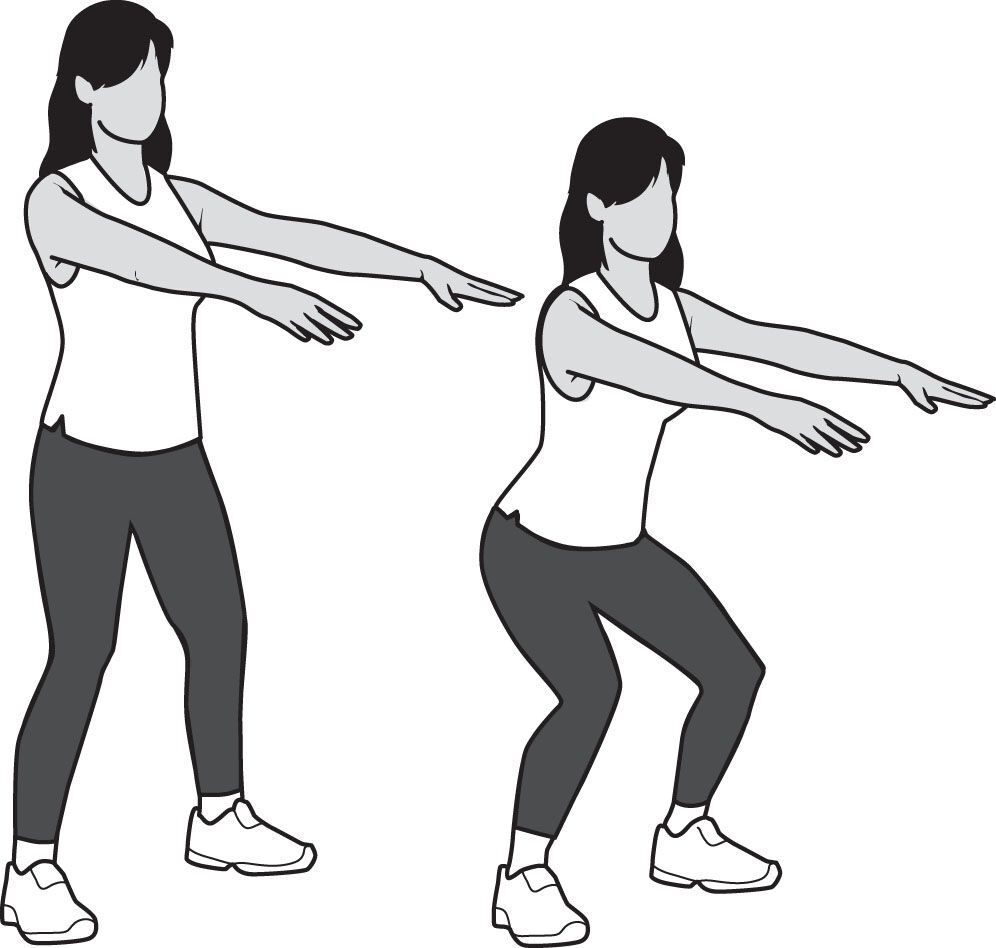
膝周りの筋力強化も欠かせません。上図はハーフスクワット(半分だけ腰を落とすスクワット)の例で、太ももの前後や臀部の筋肉を効率よく鍛えられます。膝に痛みがある場合は画像のように浅めに腰を落とす程度で構いません。大腿四頭筋を意識しながらゆっくりと行いましょう。膝に不安定感があるときは、椅子の背もたれや手すりに軽くつかまってバランスを取ってもOKです。回数は無理のない範囲で(例:10回×2~3セットを週に4~5日)実施し、筋力の向上を図ります。筋トレは継続が重要なので、自分に合ったメニューを見つけて習慣化しましょう。
2. ストレッチで柔軟性を保つ:筋肉や腱が硬くなっていると関節の動きが悪くなり、思わぬ膝の負担につながります。特に太ももの裏のハムストリングスやふくらはぎが硬いと、膝の曲げ伸ばしがスムーズにできません。運動の前後やお風呂上がりなどにストレッチを行い、膝周囲の柔軟性を維持しましょう。筋力トレーニングとセットで行うと、筋肉痛の軽減やケガ予防にも役立ちます。
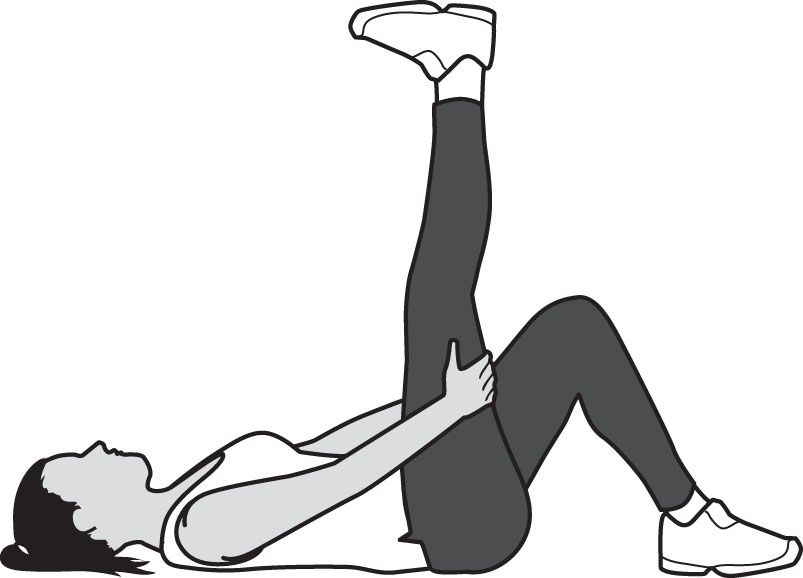
膝痛予防にはストレッチも重要です。上図は仰向けのハムストリングスストレッチの一例で、寝た状態で片脚を伸ばし太ももの裏を伸ばしています。このように膝裏から太もも裏にかけての筋を伸ばすことで、膝関節の動きを滑らかにし可動域を広げる効果があります。左右それぞれ30秒程度かけてじんわり伸ばし、反動をつけずにゆっくり行うのがコツです。痛みを感じない範囲で毎日続けることで、膝の硬さやこわばりの軽減につながります。
3. 適度な有酸素運動:筋トレやストレッチに加え、有酸素運動も膝の健康維持に有用です。ウォーキングや軽いジョギング、水中ウォーキング、自転車こぎなど、膝に過度な衝撃を与えない運動がおすすめです。適度な運動は関節軟骨への栄養補給を促し、関節液の循環を良くします。また体重管理にもつながり一石二鳥です。ただし痛みが強いときに無理して運動するのは逆効果なので、症状と相談しながら取り組んでください。運動前には十分な準備体操を行い、いきなり負荷の高い運動をしないよう注意しましょう。
4. 体重を適正に保つ:前述の通り、体重は膝への負荷と直結します。普段から適正体重を維持することで変形性膝関節症の発症リスクを大幅に減らせます。特に中年以降、代謝が落ちて太りやすくなるため注意が必要です。急激なダイエットではなく、食事の質を見直しながら筋肉を落とさない減量を心がけましょう。高齢になって膝痛が出てからの減量も決して遅くありません。5kgの減量で痛みが大幅に改善したというケースもあります。
5. 栄養バランスの良い食事:関節や骨、筋肉の健康を保つには日々の食事も大切です。筋肉の材料となる良質なたんぱく質(肉・魚・大豆製品など)や、骨を強くするカルシウム(乳製品、小魚)・ビタミンD(キノコ、魚)・ビタミンK(緑黄色野菜)などをバランス良く摂取しましょう。ビタミンCやポリフェノールは抗酸化作用で関節の炎症を抑える働きも期待されます。特定の食品だけに頼るのではなく、多様な食品を組み合わせた食事が結果的に膝の健康につながります。
なお、市販のサプリメント(グルコサミンやコンドロイチン、コラーゲンなど)は関節痛に効くと宣伝されることがありますが、科学的な有効性は明確に証明されていません。もちろん補助的に摂る分には構いませんが、「サプリを飲んでいるから安心」と運動や治療を疎かにするのは避けましょう。あくまで基本は運動と食事、生活習慣の改善です。
これら予防策を総合的に実践することで、膝の痛みを遠ざけることができます。特に膝痛のない若いうちから継続するのが理想ですが、痛みが出てからでも遅くありません。筋トレやストレッチは専門医も推奨するセルフケアであり、簡単なものからで良いので今日から始めてみましょう。地道なセルフケアの積み重ねが、将来の膝の健康を大きく左右すると言っても過言ではありません。
Q&A:よくある質問と専門家アドバイス
最後に、膝の痛みに関して読者の方からよく寄せられる質問と、その回答・専門家からのアドバイスをQ&A形式で紹介します。
Q1. 膝の痛みは自然に治ることもありますか?自分で治せますか?
A1. 軽度の膝痛であれば、適切なセルフケア(安静・運動療法・体重管理など)により痛みを和らげ、日常生活に支障なく過ごせるようになるケースはあります。特に筋力不足や軽い炎症が原因の膝痛なら、自分での対処で改善が期待できます。しかし、根本原因が解消されない限り完全に治るとは言い難いのが実情です。変形性膝関節症のように軟骨がすり減る疾患は進行性であり、進んだ段階では自然治癒は望めません。また、痛みをかばって動かさないでいると筋力低下でさらに悪化する悪循環にも陥りかねません。まず痛みの原因を特定することが重要で、その上で適切な対策を講じる必要があります。自己判断で「歳のせい」と片付けず、症状が続く場合は専門医を受診しましょう。
Q2. 膝が痛むときは冷やすべきですか?それとも温めるべきですか?
A2. 痛みの状況によって使い分けます。基本的に、慢性的な痛みやこわばりには温めるのが有効です。お風呂で湯船に浸かったりホットパックを当てたりすると血行が良くなり、筋肉や軟部組織がほぐれて痛みが和らぎます。一方、ケガをした直後や関節が腫れて熱を持っている急性期の痛みには冷やす方が適しています。アイシング(冷却)によって炎症の広がりを抑え、腫れと痛みを軽減できます。ただし長時間の極端な冷却は凍傷の恐れがあるため、15~20分を目安にしましょう。つまり、「熱っぽい痛みには冷却」、「慢性的な鈍い痛みには温熱」と覚えるとよいでしょう。どちらの場合も、症状の変化を見ながら適度に行うことが大切です。
Q3. 膝が痛いときに運動しても大丈夫でしょうか?
A3. 適度な運動はむしろ推奨されます。ただし痛みの程度によります。膝に激痛が走るようなときは無理せず安静が第一ですが、痛みが軽減してきたらリハビリ運動を始めるのが回復への近道です。筋力トレーニングやストレッチによって膝を支える筋肉を鍛えれば、関節の安定性が増し痛みも和らぎます。運動不足で筋力が低下するとかえって膝痛が悪化することも分かっています。ポイントは、痛みが悪化しない範囲で行うことです。ウォーキングや水中歩行、簡単な膝周りの筋トレなど低負荷の運動から始めましょう。運動中に痛みが強くなった場合は中断し、休息を取ってください。膝痛と上手く付き合うには「休むときは休み、動かすときは動かす」メリハリが大切です。主治医や理学療法士に相談すれば、一人ひとりに合った運動メニューを提案してくれるでしょう。
Q4. 膝の痛みで病院に行くタイミングはいつですか?
A4. 次のような場合は早めに整形外科を受診することをおすすめします:
- ケガをした直後から激痛があり膝がぐらぐらする(靭帯断裂や骨折の可能性)
- 「ブチッ」という音とともに膝を傷めた(靭帯損傷のサイン)
- 膝が腫れて熱っぽく、歩行困難なほど痛む(関節内出血や感染、痛風発作などの疑い)
- 膝の曲げ伸ばしができず引っかかって動かない(半月板損傷によるロッキングの可能性)
- 痛みで日常生活に支障が出ている(階段が登れない、正座ができない等)
- 数週間安静にしても痛みが引かない、または徐々に悪化している
これらの場合、放置すると悪化したり治るものも治らなくなったりする恐れがあります。特に強い外傷の場合は時間との勝負です。また、自己判断が難しい痛みは専門医に診てもらうのが確実です。レントゲンやMRI、血液検査などで原因を突き止め、適切な治療を受けましょう。
Q5. グルコサミンやコンドロイチンなどのサプリメントは膝痛に効きますか?
A5. 結論から言うと、現時点で確実な有効性は確認されていません。グルコサミンやコンドロイチン硫酸は軟骨成分の材料として期待され、市販サプリとして広く利用されています。しかし臨床研究の結果では、膝の痛みや軟骨減少に対する明確な効果は示されていないのです。一部には「膝痛が楽になった」という声もありますが、プラセボ(偽薬)との差がないとの報告もあり、医学的には評価が分かれています。ただし副作用は少ない成分ではあるので、「飲まないよりはマシかも」とお守り代わりに飲む分には問題ありません。しかしサプリだけに頼って根本の運動療法を怠るのは本末転倒です。まずは筋トレ・減量などエビデンスの確立した対策を実践し、補助的にサプリを利用するくらいのスタンスが良いでしょう。不安な場合は主治医に相談してください。
信頼できる情報源・参考文献
本記事の内容は専門家の監修記事や医療学会の情報を参考に作成しています。更に詳しく知りたい方や最新情報を得たい方は、以下の信頼できる情報源を参照してください。
- 公益社団法人 日本整形外科学会(JOA):日本の整形外科領域の公式学会。一般向けに「症状・病気をしらべる」ページで変形性膝関節症や関節リウマチなど膝痛に関する解説を公開しています。最新の診療ガイドラインも発行しており信頼性抜群です。
- American Academy of Orthopaedic Surgeons (AAOS):米国整形外科学会。患者向けサイト「OrthoInfo」で膝関節の構造や変形性膝関節症の治療、リハビリ方法(英語)について詳しい情報を提供しています。科学的エビデンスに基づく内容で、膝の運動プログラム資料なども閲覧できます。
- 公益財団法人 長寿科学振興財団「健康長寿ネット」:高齢者の健康に関する信頼性の高い情報サイト。変形性関節症やロコモティブシンドロームに関する疫学データや対策がまとまっています。高齢社会の視点から膝痛予防の重要性を学べます。
- 厚生労働省 e-ヘルスネット:厚労省が提供する健康情報サイト。膝痛に直接特化した項目は多くありませんが、運動器の障害予防やコンディショニングに関する公的情報が入手できます。信頼できる統計データや基礎知識を得るのに役立ちます。
- 病院・クリニックの膝専門外来サイト:例)東京ひざ関節症クリニックの情報ページや順天堂大学のGood Health Journalgoodなど、専門医による解説記事も参考になります。ただし内容が宣伝目的の場合もあるため、公的機関の情報と照らし合わせて利用しましょう。
以上、膝の痛みに関する包括的なガイドをお届けしました。医学は日進月歩であり、新しい治療法や知見が生まれています。常に最新の情報をアップデートしつつ、自分の膝と向き合っていきましょう。
まとめ:膝痛と上手に付き合うために
膝の痛みは加齢や長年の負荷による**「蓄積の問題」であることが多く、一朝一夕で魔法のように治るものではありません。しかし、原因を正しく理解し、適切な治療と生活改善を行えば、痛みをコントロールして快適な生活を送ることは十分可能**です。ポイントを振り返ります。
- 原因の見極めが第一歩:変形性膝関節症なのか、リウマチなのか、ケガなのかで対処法は異なります。自己判断せず必要に応じて専門医の診断を仰ぎましょう。
- 保存療法を根気強く:痛み止めやリハビリ、減量など地道な保存的治療の積み重ねが症状改善につながります。一度で効果が出なくても継続が大事です。
- 日常生活の工夫:膝を冷やさず守り、無理な姿勢を避け、杖やサポーターも活用する。自分の生活環境を膝に優しい形に整えましょう。
- セルフケアの実践:筋トレとストレッチで膝を強化し、体重管理と食生活にも気を配ることが将来の膝の健康への投資になります。やりすぎず、しかし怠けず、適度な運動習慣を身につけましょう。
- 専門家と二人三脚で:痛みが強いときは無理せず医療機関で適切な処置を受けてください。必要なら手術も選択肢に入れ、主治医と相談しながら最善の道を探りましょう。
膝痛は「うまく付き合う」意識が大切です。痛みと戦うのではなく、時に休ませ、時に鍛え、いたわりながら使っていくことで、膝も応えてくれます。人生100年時代、自分の脚で歩ける喜びをいつまでも保つために、今日から膝のケアを始めてみませんか?皆さんの膝がこれからも元気に働き続けてくれることを願っています。どうぞお大事に、安全にお過ごしください。
